Categoria: Alzheimer
Il caffè protegge da alcune malattie del fegato e dal diabete di tipo 2

Il caffè è la seconda bevanda più consumata al mondo dopo il tè (e dopo l’acqua ovviamente), su cui esiste un’ampia letteratura scientifica che attribuisce numerose proprietà salutistiche, incluse quelle di ridurrel’infiammazione epatica e lo sviluppo del Diabete tipo 2. Riducendo questi due fattori, si abbassa al contempo anche il rischio di contrarre diverse altre malattie dato che sia l’infiammazione del fegato che il diabete tipo 2 sono precursori di problemi ancora più gravinell’organismo.
Oltre la caffeina: cosa c’è dentro al caffè
Il segreto delle proprietà nutraceutiche del caffè non risiede però nella sostanza più conosciuta da tutti, la caffeina. I benefici della bevanda sono invece attribuiti ai numerosi composti vegetali antiossidanti e antinfiammatori presenti nel caffè come l’acido clorogenico, il cafestolo e il caveolo ai quali si riconoscono anche funzioni antitumorali. Al contrario, la caffeina, il principio attivo del caffè a livello del sistema nervoso, sembrerebbe incidere poco in tal senso, dal momento che anche chi beve caffè decaffeinato trae sostanzialmente gli stessi benefici di chi lo beve nella sua versione naturale. Tali evidenze sono state confermate anche da un recente studio nel Regno Unito che ha stabilito un collegamento tra il consumo di caffè e un fegato più sano.
In questa indagine scientifica i ricercatori si sono basati sui dati relativi a un vastissimo campione di 494 mila persone circa, raccolti nella Biobank, una grande indagine nazionale sulla salute della popolazione britannica. I partecipanti sono stati interrogati, tra gli altri, su quanto e quale caffè – decaffeinato, istantaneo, macinato o altro – consumassero. Gli individui sono stati seguiti mediamente per un decennio e i dati sulle abitudini legate al caffè sono stati incrociati con quelli concernenti l’insorgere o meno di malattie al fegato come la steatosi, il carcinoma del fegato, epatiti e cirrosi epatica. Gli studiosi hanno così stabilito che circa il 78% dei partecipanti consumasse mediamente due tazzine di caffè al giorno. Rispetto ai non bevitori di caffè, i bevitori di caffè avevano rischi ridotti rispettivamente del 21% di patologie croniche del fegato e del 49%di morire per malattie del fegato inclusi i tumori (epatocarcinoma). Ciò è stato rilevato indipendentemente dal tipo di caffè consumato, fosse esso solubile, macinato o decaffeinato. Questo studio non è di certo una voce isolata nella letteratura scientifica e anzi concorda con precedenti studi che generalmente riportano associazioni inverse tra consumo di caffè ed esiti di patologia cronica del fegato, inclusi gli enzimi epatici alterati, fibrosi, cirrosi, e tumori al fegato. Effetti protettivi del caffè sono stati inoltre registrati in pazienti che avevano contratto un’epatite C di tipo virale.
Il consumo di caffè offre dunque un vasto effetto protettivo su diversi tipi di patologie. Via libera dunque a qualche tazzina al giorno di espresso o moka considerando che l’effetto protettivo di questa millenaria bevanda è stato accertato oltre che per il fegato anche per cervello, cuore e stomaco, in aggiunta alle proprietà di prevenzione dal rischio di diabete e cancro. Espresso, alla moka, americano, alla turca. Ognuno beve il caffè che preferisce e, contrariamente a quanto si possa pensare, l’italianissimo espresso non è nemmeno il più forte e concentrato in caffeina e altre sostanze antiossidanti, dal momento che una tazzina contiene mediamente 25-35 ml di caffè a fronte dei circa 50 ml di quello preparato in casa con la moka e dei circa 200-250 ml dei “bibitoni” in tazza grande in stile americano e tedesco.
Il caffè protegge anche dal Diabete di tipo 2
Consumare regolarmente tè e caffè puòridurre il rischio di contrarre il diabete di tipo 2. Lo attesta un recente studio giapponese che si aggiunge alla già ampia letteratura scientifica relativa all’efficacia degli antiossidanti presenti in queste bevande nel contrastare l’eccesso di glucosio nel sangue. In questo studio si è documentato un miglioramento significativo dei parametri della glicemia e dell’insulina dopo i pasti nelle persone che assumevano una bevanda apposita contenente alcune delle sostanze presenti nel caffè e nel tè.
L’effetto protettivo, in particolare, è stato attribuito dai ricercatori ad alcune sostanze specifiche caratterizzanti del caffè e del tè: le catechine (i polifenoli antiossidanti del tè) l’acido clorogenico(presente nel caffè) e la caffeina(presente nel caffè e anche nel tè sotto forma di teina).
E’ importante conoscere meglio queste sostanze, anche se in estrema sintesi, in quanto si tratta di preziosi alleati di salute che possiamo ritrovare (strategicamente e consapevolmente) anche in alcuni altri alimenti, oltre al caffè e al tè. Le catechine sono composti polifenolici, appartenenti alla categoria dei flavonoidi, che si trovano nel tè, nel cacao e nei frutti di bosco. Presenti soprattutto nel tè, in particolare in quello verde, le catechine esercitano una forte azione antiossidante contro i radicali liberi, riducendo il rischio non solo di diabete, ma anche di malattie cardiovascolari, epatiche e neurodegenerative.
Appartiene alla famiglia dei polifenoli antiossidanti anche l’acido clorogenicopresente nel caffè, nelle mele e nei frutti di bosco. Oltre che per la capacità di rallentare l’assorbimento di zucchero nel sangue, questa sostanza si distingue per spegnere l’infiammazione, elemento chiave per lo sviluppo di tutte le malattie croniche, diabete incluso.
Chi non dovrebbe bere o limitare il caffeina
Il caffè è invece controindicato in chi soffre di gastrite, ulcera peptica e dispepsia, per il suo effetto di stimolo sulla produzione di acido cloridrico. Inoltre, va evitato in presenza di aritmie, pressione alta non controllata farmacologicamente e tachicardia, perché può causare transitorie accelerazioni del battito cardiaco. Per la stessa ragione non è adatto agli ansiosi. Non dimentichiamo poi che, essendo uno stimolante, può peggiorare i sintomi dell’insonnia. Poiché la caffeina passa attraverso la placenta, il caffè va assolutamente evitato in gravidanza per i possibili effetti nocivi sul feto.
Gianpaolo Usai
Fonte L’Indipendente
ORA BIDEN DICE DI CONSIDERARE L’ARCHIVIAZIONE DEL PROCESSO AD ASSANGE

Il presidente Joe Biden ha affermato che la sua amministrazione sta valutando se accogliere o meno la richiesta del governo australiano di porre fine al processo durato anni nei confronti del fondatore di WikiLeaks Julian Assange, che attualmente sta combattendo l’estradizione dal Regno Unito dopo anni di detenzione nel Regno Unito.
Il mese scorso, la camera bassa del parlamento australiano ha votato per approvare una misura che chiede ufficialmente agli Stati Uniti di archiviare il caso contro Assange, la cui organizzazione è stata descritta dai funzionari statunitensi come un’entità di “intelligence non statale ostile” che ha aiutato la Russia a interferire nelle elezioni del 2016 per conto dell’ex presidente Donald Trump. A Biden è stato chiesto in merito alla richiesta australiana mentre incontrava mercoledì il primo ministro giapponese Fumio Kishida alla Casa Bianca. Biden ha risposto: “Ci stiamo pensando”.
Fonte: The Independent
Draghi, l’esilio a Milano e il declino politico
di Cesare Sacchetti
Soltanto 3 anni fa veniva accolto come una sorta di “salvatore” dalla stampa italiana e dalla decadente classe politica della Seconda Repubblica.
Tutti si prostravano ai suoi piedi, convinti forse che Mario Draghi sarebbe stato l’uomo ideale per trascinare l’Italia nell’ultimo girone infernale del famigerato Nuovo Ordine Mondiale.
La politica non si nascondeva nemmeno troppo. Personaggi come Luca Zaia, governatore del Veneto, affermavano esplicitamente che il mondo delle vaccinazioni di massa era il mondo del Nuovo Ordine Mondiale e ciò, per chi ha ormai famigliarità con questo blog, non dovrebbe suscitare alcuna sorpresa.
La politica italiana nel recinto dell’anglosfera e del golpe di Mani Pulite del 1992 altro non è che una protesi di potentati esteri e di logge massoniche.
Ciò spiega le persecuzioni di massa del biennio 2020-2022. Ciò spiega quel fiume di dpcm illegali che imponevano restrizioni alla libertà personale e ciò spiega anche i certificati verdi obbligatori imposti dal successore di Conte, Draghi per l’appunto, che avrebbe dovuto portare a termine il lungo assalto più che cinquantennale contro l’Italia.
C’è una guerra del mondo massonico contro questo Paese poiché esso rappresenta tutto ciò che la religione illuminista dei diritti umani vuole cancellare.
L’Italia è la sede della cristianità mondiale. L’Italia è Roma e la sua sorella, la Grecia, altro Paese che ha subito feroci attacchi da parte dell’alta finanza anglosionista e che, come l’Italia, è stata tradita dalla “sua” infame classe politica comprata dai centri finanziari di Londra e New York.
Questo spiega l’odio profondo e viscerale di questi ambienti contro l’Italia che a differenza di quello che pensa qualche sciocco affetto dal morbo dell’autorazzismo è un Paese speciale e unico come nessun altro al mondo.
Draghi era l’uomo che doveva portare a termine il saccheggio. Era colui il quale avrebbe dovuto trascinare l’Italia nel cosiddetto Grande Reset.
Pochi profili hanno tradito l’Italia come lo ha fatto Draghi che iniziò a tramare contro il “suo” Paese già nel lontano 1992 quando salì sul panfilo della regina Elisabetta, altro pezzo fondamentale perduto dalla gerarchia globalista, e liquidò, ancora oggi non si sa autorizzato da chi, tutti i gioielli pubblici dell’industria italiana che erano un vanto nel mondo intero.
La politica, ancora una volta, stese il tappeto rosso al sicario prediletto da Londra e New York e iniziò uno dei periodi più bui della storia italiana.
Gli italiani non vaccinati venivano messi alla porta esattamente come accadeva ai tempi del nazismo per gli ebrei, consegnati dalla lobby sionista nelle mani del fuhrer.
Il paradosso del liberalismo, o meglio tutta la sua ipocrisia, è emerso alla luce di colpo e questo sistema politico ha rivelato di essere la più repressiva delle dittature e la più parassitaria poiché a beneficiare di tale status quo è soltanto un manipolo di oligarchi con le loro corrotte coorti politiche.
Nel 2022 qualcosa però si ruppe. Nei ranghi della politica si iniziava a comprendere che non era più possibile proseguire con la repressione.
Non era più possibile avanzare verso il Grande Reset in quanto gli equilibri mondiali non lo permettevano.
L’operazione terroristica del coronavirus era già fallita in molti Paesi e l’opposizione di Paesi quali la Russia e i BRICS assieme al disimpegno americano rendeva impossibile erigere la società voluta dalla famiglia Rockefeller.
Draghi stesso probabilmente lo intuì e chiese di essere trasferito al Quirinale come “ricompensa” per il lavoro svolto.
Draghi, oltre ad attuare il programma vaccinale, spostò l’asse della geopolitica italiana verso Parigi attraverso il trattato del Quirinale che ha consegnato l’Italia nella sfera coloniale francese che si sta comunque disgregando per la decolonizzazione in corso in Africa attuata attraverso l’indispensabile contributo della Russia.
Il passaggio di consegne da Conte a Draghi è servito anche a questo in quanto Conte era troppo vicino al partito comunista cinese, nemmeno a Xi Jinping, e le élite Occidentali volevano che invece l’Italia fosse saldamente riposizionata sotto l’egida dell’establishment francese.
A questo è servito il cambio da Conte a Draghi e non certo perché il secondo era diventato “sovranista” come una campagna di disinformazione a dir poco indecente orchestrata da canali Telegram a libro paga dei servizi e da ambienti vicini alla Lega hanno provato a far credere.
Nel gennaio del 2022, come si diceva, gli equilibri si spezzano. Draghi chiede di andar via, e la politica preferisce lasciarlo lì dov’è perché un parafulmine in fondo fa comodo a tutti e la classe politica italiana non può ritornare nella cabina di regia di palazzo Chigi dopo aver perseguitato gli italiani per più di due anni e passa.
La riluttanza della Meloni a voler governare si spiega anche per questa ragione. La poltrona di palazzo Chigi scotta troppo e non ci si vuole mettere a sedere nessuno.
Chi può sedersi lì e portare avanti un piano che ormai è fallito? Nessuno, e oggi si assiste al vuoto governativo della Meloni che già guarda a Bruxelles per le stesse ragioni per le quali Draghi abbandonò la nave che imbarcava acqua.
Il divorzio tra Draghi e la politica non è stato però placido. E’ stato amaro e pieno di risentimenti e di messaggi nemmeno troppo velati che piovono reciprocamente.
Quando ha lasciato, l’uomo del Britannia ha iniziato instancabilmente a cercare un altro incarico non tanto, crediamo noi, per ragioni pecuniarie ma per questioni di immunità in quanto Draghi è stato l’uomo che nel 2021-2022 ha calpestato, assieme ai partiti che lo assistevano, un considerevole numero di leggi.
Ogni porta però era chiusa. Ha provato alla NATO ma lì la partita nemmeno è iniziata perché gli Stati Uniti si sono allontanati dall’organizzazione e sono in procinto di lasciarla con il ritorno ufficiale di Trump.
Ha provato alla Commissione europea e alla BCE, dove è già stato, ma anche lì ogni porta è rimasta saldamente chiusa.
Nemmeno una campagna stampa chiaramente fatta su commissione ha spostato nulla per l’ex presidente della BCE.
La realtà è semplicemente una sola. Draghi è finito e non serve più al mondo che lui ha servito per così tanti anni.
Quei “velati messaggi” di Draghi alla politica
Adesso si sente parlare nuovamente di lui in un articolo del Foglio che ha ricevuto molto poca attenzione e al quale gli altri media nemmeno hanno prestato troppa attenzione.
Draghi non vive più a Roma. Ha lasciato la sua storica casa di viale Bruno Buozzi per andarsene a Milano e questo suscita certamente sorpresa perché Draghi non ha mai vissuto in pianta stabile da quelle parti.
L’ex premier gravitava attorno a Roma, Anzio e la casa di Città della Pieve che no, non è stata quasi certamente incendiata come ha voluto far credere qualche disinformatore intento a raccontare la storiella del Draghi “pericoloso per il sistema”.
Questo trasferimento a Milano ha il sapore di un “esilio”. Sono interessanti soprattutto i messaggi che manda la moglie, Serenella, che raramente parla alla stampa e che in questa occasione afferma che la politica “teme Draghi”.
Come si è giunti a questo punto? Soltanto due anni erano tutti lì adoranti alla corte dell’uomo del Britannia e ora gli stessi servi lo temono.
Chissà che Draghi forse non sia pronto a dire qualcosa su quanto fatto e visto a palazzo Chigi ai tempi del suo governo che potrebbe inguaiare la già molto inguaiata classe politica italiana.
C’è come un sapore di vendetta nelle parole di Serenella che afferma anche che il Quirinale era il grande cruccio di suo marito.
L’ex presidente del Consiglio non ha ancora digerito quel tradimento. Non ha ancora digerito di essere stato abbandonato da quegli ambienti massonici che lo hanno spinto al governo e che poi lo hanno lasciato al suo destino pur di salvare loro stessi.
Ormai in questa fase di crollo del sistema politico italiano ognuno pensa a salvare sé stesso e già si vede l’escalation della guerra tra bande in corso nella politica.
In Puglia si assiste ad una serie di inchieste incrociate che vedono prima colpire la giunta comunale di Decaro a Bari e poi quella regionale di Emiliano in quello che sembra essere chiaramente un botta e risposta tra correnti dello stesso mondo che si fanno la guerra.
Quando crollano i regimi, ci sono strane morti, inchieste ad orologeria e fughe improvvise all’estero e alcuni di questi elementi già li vediamo.
Ancora oggi non è nota la causa di morte di Bruno Astorre, senatore del PD, e ancora non sono state nemmeno mostrate le immagini che lo avrebbero immortalato nel suo presunto suicidio nonostante il palazzo dal quale si sarebbe gettato, nel cuore del centro storico di Roma, è uno dei luoghi più sorvegliati di Roma.
Non si sa nemmeno cosa è accaduto alla poliziotta uccisa, sempre a Roma, in servizio a Montecitorio e la versione che è stata raccontata dai media, quella di un delitto passionale commesso da un solitario, è stata smentita dai testimoni che parlavano di due uomini, uno dei quali un poliziotto, presenti sul luogo dove è stato attuato un vero e proprio omicidio su commissione.
L’aria è di dismissione generale e quei messaggi della moglie di Draghi fanno presagire qualche altro possibile colpo di scena in futuro.
Sono gli ultimi giorni di Pompei non solo della Seconda Repubblica ma con ogni probabilità della stessa Repubblica dell’anglosfera che difficilmente potrà sopravvivere alla chiusura degli equilibri del 1945.
Adesso è la fase delle vendette incrociate. Adesso è la fase dove i servi rimasti senza padroni si assaltano con ferocia pur di mettersi in salvo.
Chi avrebbe mai ipotizzato tutto questo tre anni fa? In pochissimi e noi eravamo tra quelli non per qualche misteriosa dote taumaturgica ma semplicemente perché erano già venute meno le condizioni politiche per il piano globalista, come ebbe a costatare con amarezza nel 2022 lo stesso Massimo D’Alema.
Saranno mesi arroventati soprattutto dopo le europee. Un’epoca si sta chiudendo e ne inizierà presto un’altra.
Altre teste pesanti molto presto rotoleranno.
Economia: il multipolare
Mentre le Banche Centrali dello Stato Profondo, continuavano a fallire a causa delle loro valute fiat, i Globalisti cercavano freneticamente di mantenere tutto intatto sviluppando un sistema di valuta fiat digitale CBDC non basato su asset che avrebbe controllato completamente la vostra vita – dicendovi, per esempio, dove e se potevate comprare cibo a seconda del vostro Punteggio di Credito Sociale – una formula basata sulla vostra devozione alla loro Agenda di Sinistra.
Nel frattempo, le valute sovrane delle nazioni BRICS, sostenute dall’oro e dagli asset del Movimento Q, dovevano essere implementate dopo la “Domenica di Pasqua dei Nuovi Inizi”, lunedì 1° Aprile. Tutte le nazioni qualificate del mondo (il che significa che non parteciperanno alla guerra) avevano le loro valute sostenute dall’oro/dai beni che, attraverso questo Reset valutario globale, avevano un valore di 1:1 l’una con l’altra. Insieme al nuovo Sistema Finanziario Quantico, che funzionava sul vostro telefono e computer quantico personale attraverso il nuovo e sicuro sistema satellitare Star Link, è arrivata la legge GESARA. Le tasse personali sarebbero state inesistenti, poiché GESARA assicurava un flusso di entrate sostenibile per tutti i governi. Nell’aprile del 2024 verrà applicata in tutto il mondo una nuova aliquota fiscale standard del 14% sui nuovi beni non essenziali. Nessuna tassa sul reddito, sul cibo o sulle medicine. Tutti i debiti nei confronti dell’illegale IRS e della Federal Reserve della Cabala dello Stato Profondo dei Globalisti, adoratrice di Satana, saranno condonati. Niente più IRS. Niente più Federal Reserve. Niente più debito.
Fonte Massimiliano Grasso- Telegram
La frontiera digitale del dissenso
Nel pieno del periodo pandemico, il mondo intero ha intrapreso la corsa alla digitalizzazione nel tentativo di sopperire a quelle necessità economico-strategiche che le quarantene avevano creato. L’avanzata di tutto ciò che si lega a internet si è inevitabilmente accompagnata al contrappasso di una crescita esponenziale del cybercrimine. Non tutta l’illegalità nasce però per nuocere. All’interno della macrocategoria dell’illecito esiste ormai da anni una devianza tradizionalmente affiancata a connotazioni positive, quella dell’uso illecito di strumenti digitali al fine di sostenere una causa di natura socio-politica, l’hacktivismo. Neologismo sincratico che fonde assieme i termini “hack” e “attivismo”, l’hacktivismo si muove nella maggior parte dei casi all’interno di un’area grigia dello spettro etico e morale, ancorandosi a una lettura valoriale che dipende integralmente dalla prospettiva adottata dall’osservatore. Dopotutto, le attività degli hacktivisti rappresentano nella quasi totalità dei casi una forma di disobbedienza civile che, in base alle linee di condotta dei singoli establishment, può essere accolta tanto come una forma costruttiva di partecipazione pubblica, quanto come un tentativo di distruggere la macchina istituzionale. Promozione della libertà di informazione, denuncia delle corruzioni, lotta per i diritti umani o per la tutela dell’ambiente sono tutti temi particolarmente cari a coloro a cui viene attribuita l’etichetta di hacktivista, tuttavia queste lotte possono assumere forme considerate eccessivamente distruttive, soprattutto quando vanno a toccare interessi di realpolitik. Sotto molti aspetti, il dissenso mosso in chiave cibernetica si carica della stessa ambiguità solitamente attribuita al termine “terrorismo”: non esiste un consenso generale della sua definizione, ma l’etichetta di cybercriminale viene spesso scomodata dai governi al fine di fomentare dibattiti dall’alto potere emotivo.
Hacktivismo, criminalità e cappelli colorati

All’inizio degli anni Duemila, l’FBI sosteneva che i terroristi più attivi sul territorio statunitense fossero i componenti dell’Animal Liberation Front e dell’Earth Liberation Front, gruppi ben lontani dal concetto odierno di terrorista e che erano visti da alcuni come paladini della resistenza diretta. Come fu all’epoca per gli ecoterroristi, la tollerabilità e la legalità dell’hacktivismo sono oggi motivo di un acceso dibattito pubblico. I soggetti direttamente coinvolti e i loro sostenitori dichiarano che il loro moto ribelle sia necessario a tutelare i valori di giustizia, tuttavia i detrattori ribattono che le loro azioni minano lo stato di diritto e possono generare conseguenze nefaste, per quanto non intenzionali. I governi di tutto il mondo hanno risposto al fenomeno promulgando leggi per combattere il crimine informatico e rafforzare le misure di difesa, una reazione che solleva interrogativi sulla bilancia tra i diritti individuali e la sicurezza collettiva.
L’indole plurivoca del contesto viene dunque enfatizzata dal fatto che un governo possa arrivare a tollerare, se non addirittura sostenere, le azioni di un gruppo hacker qualora queste si concentrino sui suoi avversari politici. Viceversa, può voler punire severamente tutti coloro che mettono alla luce gli orrori che la classe dirigenziale preferirebbe invece nascondere. Nel tentativo di fornire coordinate etiche alla pratica dell’hacktivismo, è facile incorrere in una terminologia che fa riferimento a cappelli colorati per identificare la bontà dei cybercriminali. Nel discorso pubblico si stanno infatti facendo largo le definizioni di white hat e black hat, formule colloquiali che attingono a un immaginario cinematografico western in cui la fibra morale dei pistoleri veniva identificata dall’abbigliamento che vestivano. A grandi linee, quindi, i cappelli bianchi rappresenterebbero gli hacker corretti, mentre i neri tenderebbero ad agire per un tornaconto di natura speculativa. Questa ipersemplificazione si apre però a fraintendimenti. Non solo esistono più cappelli quanto non sia immediatamente evidente, ma l’approccio hacktivista si muove spesso in parallelo a questa catalogazione. Se è vero che un team di black hat adopera spesso mezzi illegali al fine di ottenere un riscatto, non è detto che la sua richiesta non sia motivata da uno stimolo morale. Lo dimostra il caso dei Cyber Partisans, i quali si sono infiltrati a inizio 2022 nei server del sistema ferroviario della Bielorussia al fine di bloccare l’ingresso delle truppe russe dirette in Ucraina e di domandare la liberazione di alcuni prigionieri politici.
La storia dell’hacktivismo è radicata nell’ambiguità

Il codice di condotta del mondo hacker proposto nel 1984 da Steven Levy ha evidenziato immediatamente una dissonanza tra l’etica hacktivista e gli interessi dello Stato. Nel secondo capitolo del suo Hackers. Gli eroi della rivoluzione informatica, Levy evidenzia infatti sei punti dogmatici che sin da subito adottano un tono antagonista: l’accesso all’informatica dev’essere assoluto e universale, le informazioni devono essere gratuite, la sfiducia dell’autorità spinge alla decentralizzazione, la struttura gerarchica dell’hacking dev’essere meritocratica, la programmazione è in grado di diventare arte, i computer possono cambiare la vita per il meglio. Secondo questo codice, il mondo hacker ha rivelato sin dai suoi primi passi una forma di incompatibilità con la vena neoliberista diffusasi in Occidente, ancor più con la forma di digitalizzazione che viene promossa dalla Silicon Valley. Nonostante l’ethos hacker contenga già al suo interno l’animo attivista, il concetto di hacktivismo in senso stretto inizia a prendere forma a partire dalla metà degli anni Novanta grazie alla popolarizzazione, seppur di nicchia, di gruppi quali Cult of the Dead Cow (cDc), Legion of Doom (LOD) e Electronic Disturbance Theater (EDT), i quali si sono impegnati in proteste digitali e azioni cibernetiche al fine di sensibilizzare il popolo del web su questioni politiche di varia natura. Inizialmente, questa forma di attivismo cibernetico replicava sotto molti aspetti le forme d’azione diretta di stampo tradizionale: il netstrike replicava i cortei, il cybersquatting l’occupazione, mentre le e-zine e le e-mail assumevano rispettivamente il ruolo di fanzine e volantinaggio. La lettura socio-culturale dell’hacktivismo ha iniziato ad assumere una prospettiva di aggressiva militanza a cavallo degli anni Duemila, ovvero quando i governi hanno preso ad adottare una linea estremamente severa nei confronti del cybercrimine.
Nel 2000, il Terrorism Act del Regno Unito ha esteso la definizione di terrorismo al fine di integrare nel lessico “l’interferenza o il grave danneggiamento dei sistemi elettronici”, mentre l’US Patriot Act e il Cyber Security Enhancement Act statunitense del 2002 hanno esteso il periodo di carcerazione degli hacker fino a prevederne l’ergastolo. La comunità hacktivista e le organizzazioni per la tutela dei diritti umani hanno lamentato a gran voce che l’accomunare penalmente l’attività hacker alla minaccia della vita umana rappresenti una perversione di natura politica, tuttavia questa osservazione non è riuscita ad alterare l’opinione consolidatasi all’interno dei ranghi della classe dirigente. Sempre all’inizio degli anni Duemila è dunque emerso anche il collettivo Anonymous, movimento caratterizzato dalla sua iconica maschera di Guy Fawkes che è diventato sinonimo stesso di hacktivismo. Tuttavia, neppure la sua forte caratura iconografica si è dimostrata sufficiente a rappresentare un valore unificante e dalla sua comunità si sono distaccati diversi membri che nel 2011 hanno a loro volta formato un gruppo parallelo, Lulz Security (LulzSec).
I mille volti dell’hacktivismo
Le pratiche e le modalità dell’hacktivismo non sono monolitiche, non seguono approcci ben definiti. Gli hacker possono agire in gruppi organizzati, in solitaria o in sciami che perseguono obiettivi comuni, ma che non si riconoscono in una struttura consolidata. Le strategie adottate da alcuni possono inoltre essere invece ideologicamente disprezzate da altri. Si veda per esempio il lancio di attacchi di negazione del servizio (DDoS), i quali rappresentano una strategia di disturbo relativamente semplice da portare a termine, ma che i più ortodossi percepiscono come una violazione della libertà d’informazione. John Perry Barlow, cofondatore dell’Electronic Frontier Foundation (EFF), arrivò addirittura a definirli il «gas velenoso del cyberspazio». Non è detto che l’hacktivismo parta da un progetto specifico: non è insolito che gli hacker incappino in fragilità di sistema di server malamente protetti e decidano di penetrarvi mossi più da noia e desiderio di sfida che da una consapevole strategia tattica. È il caso della svizzera maia arson crimew, al secolo Till Kottmann, la quale nel 2023 è incappata fortuitamente nella No Fly List statunitense grazie a una deficienza gestionale di una compagnia aerea locale, CommuteAir. Il suo piano iniziale non era quello di trovare documentazione governativa, ha semplicemente seguito una pista improvvisata, incappando casualmente in un archivio che ha suscitato il suo interesse. Il gusto ludico del violare un sistema informatico si ibrida d’altronde con il desiderio di contrastare una serie di valori considerati avversari. Ecco dunque che gli inglesi di Virtual Monkey Wrench sono riusciti nel 2001 a rubare le informazioni confidenziali dei partecipanti del World Economic Forum di Davos, mentre lo stesso anno gli italiani di Mentor e Reservoir Dogs erano stati in grado di ottenere l’accesso agli archivi della NASA e dell’esercito USA. In un simile contesto, alcuni governi hanno finito con l’interpretare questa dissidenza digitale come una forma di crimine contro lo Stato. Nel 2012 il gruppo hacker marxista RedHack ha messo le mani su di una quantità considerevole di dati confidenziali carpiti dalla polizia e dalle istituzioni turche, un bottino che ha portato Ankara a processare i sospetti accusandoli di far parte di un’organizzazione terrorista.
L’attivismo da tastiera non si limita però alla raccolta e divulgazione di informazioni. Nel 2012 aveva fatto clamore la strategia del gruppo anti oppressione Cutting Sword of Justice, il quale aveva sabotato i sistemi informatici delle più importanti aziende petrolifere saudite in maniera tanto feroce che più parti furono pronte a sostenere che il team di hacktivisti non fosse altro che il braccio armato cibernetico dell’Iran. La percezione della valenza terroristica di simili azioni è però fortemente dipendente dall’identità delle entità danneggiate: tra il 2019 e il 2021 i cybercriminali di Indra sono stati acclamati per aver sabotato i sistemi di trasporto di Siria e Iran, regimi notoriamente poco cari ai Paesi NATO.
Il ruolo dell’hacktivismo all’interno della società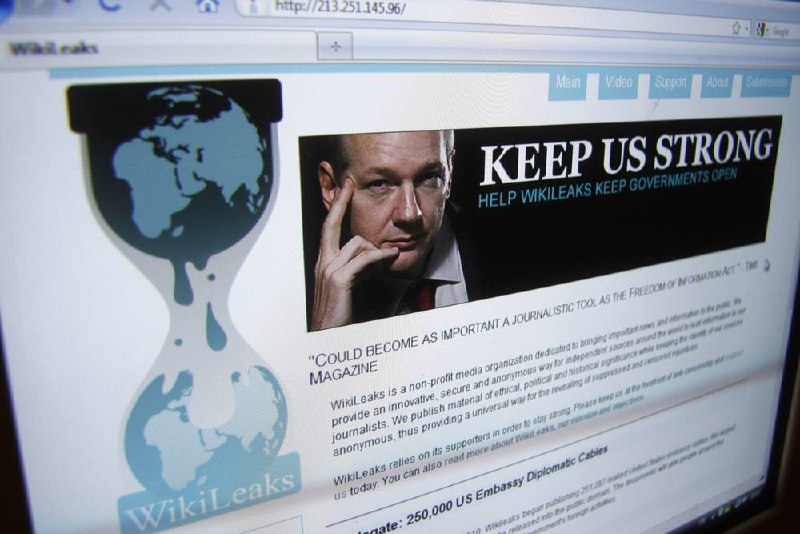
Non è detto che gli hacker siano dotati dei mezzi e delle risorse necessari a compiere la verifica dei dati che loro stessi hanno trafugato. Spesso si tratta di centinaia, se non migliaia, di pagine di documenti grezzi, privi di coordinate interpretative o pregni di un linguaggio fittamente burocratese. Anche la possibilità di comunicare al mondo quanto hanno scoperto è gravata da tutta una serie di complicazioni logistiche che ne fiacca la portata d’azione. Per questa serie di motivi, l’hacktivismo tende a muoversi al fianco a quel genere di realtà editoriali divenute celebre per aver dato voce a gole profonde di grande impatto, in primis WikiLeaks e The Intercept. Gli insider si dimostrano ancora oggi una fonte di informazioni più completa e consapevole di quella offerta dal mondo dell’hacking, tuttavia l’evoluzione del panorama digitale sta progressivamente sfocando la linea di confine tra le due categorie. Ora più che mai, aziende private e agenzie governative si appoggiano infatti a entità esterne per sviluppare software, gestire operazioni e risolvere problemi tecnici. Si tratta di una soluzione economica che spesso fa riferimento a realtà straniere, ma che finisce anche con l’aprire i sistemi delle aziende a molte vulnerabilità, nonché a eliminare certi ruoli di supervisione in favore di manodopera puramente esecutiva. Complice la granulosità del mercato del lavoro contemporaneo e la fragilità dei sistemi di sicurezza informatizzati, l’hacktivismo sta crescentemente maturando un’influenza profonda su vari aspetti della società contemporanea, contribuendo a esporre la corruzione, promuovere la trasparenza e amplificare le voci delle comunità emarginate. Le azioni degli hacktivisti hanno portato alla consapevolezza pubblica e al dibattito su questioni cruciali, costringendo governi e aziende a farsi carico degli orrori che avrebbero altrimenti preferito mantenere segreti. Allo stesso tempo, l’esplosione della digitalizzazione e l’avvento della cyberguerra stanno rendendo ancora più complessa la distinzione tra hacktivismo e cybercrimine, con il risultato che diversi tra governi e hacker sembrano condividere l’idea che il mondo dell’informatica e delle istituzioni sovranazionali debbano iniziare a concordare un nuovo set di regole deontologiche, se non addirittura normative.
In questo senso, nei casi più estremi, l’hacktivismo potrebbe presto essere incluso tra le entità giudicabili dalla Corte Penale Internazionale, così che un’agenzia comunemente considerata super-partes possa finalmente esprimere giudizi che non siano gravati da ascendenti politico-economici. Almeno sulla carta.
[di Walter Ferri]
Come l’Europa cristiana creò l’odio verso gli ebrei nel Medioevo

L’immaginario legato all’odio nei confronti della comunità ebraica non conosce praticamente limiti: copertina del pamphlet antisemita “Der Juden Ehrbarkeit” (“La rispettabilità degli ebrei”) del 1571. archive.org
Serie Antisemitismo in Svizzera, Episodio 1:
La pandemia di Covid-19 ha evidenziato una volta di più che quasi tutte le teorie complottiste considerano la comunità ebraica responsabile dei mali di questo mondo. All’origine ci sono menzogne risalenti all’Europa medievale.
Questo contenuto è stato pubblicato al 14 agosto 2022 – 11:00
12 minuti
David Eugster
Altre lingue: 9
Sono pochissime le storie raccapriccianti che hanno avuto lo stesso successo di quella che vede la comunità ebraica alla testa di una cospirazione planetaria. Racconti tutt’oggi diffusi e presenti più che mai nelle chat di tutto il mondo: all’origine di ogni problema – così si narra – ci sono ebrei con una grande abilità nel gestire il denaro.
Versioni più radicali dipingono gli ebrei come mostri animaleschi, all’immagine dell’opera presentata recentemente alla documenta di Kassel, in Germania, una delle più importanti manifestazioni internazionali di arte contemporanea. Negli ultimi due anni, in rete è circolata anche la teoria secondo cui all’origine della pandemia di Covid-19 ci sono persone di religione ebraica.
I racconti che hanno alimentato l’odio verso gli ebrei nell’ultimo millennio sono nati nell’Europa dell’Alto Medioevo. Hanno portato alla persecuzione e allo sterminio di moltissime persone, anche in Svizzera.
L’esclusione degli ebrei
All’inizio, il cristianesimo è una piccola setta del giudaismo. La differenziazione è quindi di fondamentale importanza e le tensioni tra i due gruppi sono inevitabili. Subito dopo l’affermazione del cristianesimo in Europa, il popolo ebraico è accusato di essere responsabile della morte di Gesù. Gli ebrei vengono marginalizzati e demonizzati. Tuttavia, ci vorranno più di mille anni prima che l’odio e la violenza nei confronti degli ebrei diventino una realtà quotidiana in Europa.
La situazione cambia con le prime crociate intorno all’anno 1100: orde di fanatici religiosi di tutte le classi sociali, spinti da un desiderio di redenzione, si mettono in moto per uccidere le popolazioni pagane in Oriente e liberare la sacra Gerusalemme. Ai loro occhi, è logico combattere i nemici di Cristo già in patria: gli ebrei sono tormentati e devono scegliere se venire battezzati o morire.
Le persecuzioni durante le crociate rendono la comunità ebraica più vulnerabile. Molte professioni sono vietate agli ebrei, i quali non possono nemmeno fare parte di corporazioni. Le autorità medievali spingono così gli ebrei verso le attività creditizie, proscritte ai cristiani. Alla fine dell’XI secolo, il Papa permette esplicitamente agli ebrei di chiedere degli interessi, mentre per i cristiani questo era considerato un peccato. Un regalo avvelenato.
Nel XIII secolo, l’esclusione degli ebrei diventa un dogma ecclesiastico. Nel 1213, Papa Innocenzo III, un ambizioso esperto di diritto canonico, convoca il Concilio Lateranense IV. Circa 1’500 emissari provenienti da tutte le province si recano a Roma per discutere per mesi le questioni centrali della Chiesa cattolica. Ad esempio, la necessità delle crociate e il modo di trattare i gruppi eretici quali i Valdesi.
Diverse discussioni concernono la vita della comunità ebraica, direttamente e indirettamente. Il concilio decide in particolare di obbligare gli ebrei a indossare dei segni di riconoscimento nella vita di tutti i giorni per distinguersi dai cristiani, stigmatizzandoli così alla stregua di altri gruppi emarginati dell’epoca: prostitute, mendicanti e lebbrosi.
Inoltre, il clero condanna ancor più fermamente la riscossione di interessi, ben sapendo che tale pratica era stata esplicitamente consentita agli ebrei e solo pochi decenni prima.

La menzogna dell’omicidio rituale
Per molto tempo, gli interessi economici delle persone debitrici degli ebrei sono poco evocati, mentre le sofferenze inflitte agli ebrei sono ampiamente spiegate e giustificate con motivi religiosi. Al Concilio Lateranense IV, le discussioni sul rituale della messa hanno conseguenze indirette per la comunità ebraica: l’ostia che rappresenta il corpo di Gesù e il vino servito durante la messa entrano nell’ortodossia cattolica. Questo significa che la Passione del Cristo svolge un ruolo sempre più centrale in seno alla Chiesa.
Sulla scia di questi cambiamenti, nell’XI secolo si sviluppa la teoria cospirativa secondo cui gli ebrei sacrificherebbero dei bambini cristiani. La leggenda si diffonde prima in Inghilterra, poi in Francia. Nel 1294, il giovane Rodolfo è ritrovato morto a Berna. La sua morte è immediatamente imputata alla comunità ebraica locale. Sebbene le autorità non credano alla teoria dell’omicidio rituale, tutti gli ebrei sono espulsi dalla città. Rodolfo di Berna viene considerato un martire: fino alla Riforma, le sue ossa sono conservate nell’altare della cattedrale di Berna, prima di essere trasferite in una tomba su cui è annotato che il giovane è stato ucciso da ebrei. L’intera vicenda è stata rimessa in discussione soltanto nel XIX secolo, dal vescovo di Basilea.
Ancora oggi, l’espulsione degli ebrei nel 1294 continua a perseguitare la città di Berna. Si discute infatti se l’iconica “Kinderfresserbrunnen” (la fontana del mangiatore di bambini) sia un riferimento all’omicidio di Rodolfo e alla persecuzione della popolazione ebraica. L’orco che si nutre di bambini indossa infatti un vistoso copricapo che secondo le voci critiche ricorda il cappello giallo a punta che gli ebrei dovevano indossare come segno distintivo nel XIII secolo.
All’inizio della teoria del sacrificio rituale, la sofferenza dei bambini è paragonata alla Passione del Cristo. Si afferma che gli ebrei riproducono il loro peccato inchiodando sulla croce dei giovani cristiani. Col diffondersi della leggenda in Europa, la presunta follia omicida degli ebrei è sempre più attribuita alla loro sete di sangue. Gli ebrei hanno bisogno del sangue per preparare la matzah – il pane azzimo consumato durante la Pasqua ebraica – o per altri riti segreti.

La menzogna dell’avvelenamento delle fontane
È a quest’epoca che cambia la rappresentazione degli ebrei nell’arte, secondo la storica dell’arte Sara LiptonCollegamento esterno. Gli ebrei si distinguono ormai dai cristiani. Nelle illustrazioni della Passione del Cristo, indossano i nuovi segni distintivi che sono stati loro imposti: dei cappelli o degli anelli gialli, il colore associato all’avarizia, all’invidia e alla superbia. Anche i loro volti sono raffigurati in modo diverso: gli ebrei cominciano a essere disegnati con il naso adunco, all’immagine di Satana.

Progressivamente, l’odio verso la comunità ebraica si stacca dalle spiegazioni teologiche. Alla fine del XIV secolo, quando la peste si sta propagando in Europa, inizia a circolare un’altra menzogna: gli ebrei sono accusati di aver avvelenato i pozzi al fine di diffondere la “morte nera”. Ne consegue un’ondata di persecuzione e di sterminio che si abbatte sulla comunità ebraica.
Nel 1348, un medico ebreo di Losanna afferma sotto tortura che degli ebrei hanno fomentato un complotto fabbricando un veleno e distribuendolo alla diaspora ebraica con l’ordine di avvelenare i pozzi locali. Le autorità inviano una copia di questa “confessione” a Friburgo, Berna e Strasburgo, da dove si propaga in tutto l’Impero tedesco. Le città condividono le loro esperienze in materia di espulsioni e stermini. Laddove giunge la notizia della “confessione”, la comunità ebraica è oggetto di perquisizioni, torture e persecuzioni. Nel 1348, le città svizzere di Berna, Burgdorf, Soletta, Sciaffusa, Zurigo, San Gallo e Rheinfelden espellono o sterminano tutte le loro popolazioni ebraiche.

Nel 1349, le città consigliano ai comuni ancora reticenti quali Aarau e Winterthur di giustiziare la comunità ebraica, cosa che poi fanno. A Basilea, le autorità – che fino a un anno prima non avevano esitato a espellere le persone che avevano vandalizzato il cimitero ebraico – decidono di allontanare tutti gli ebrei residenti in città e di bruciarne un centinaio in una casa di legno appositamente costruita su un’isola del Reno.
La menzogna dell’ebreo ricco
Intorno al 1400, si comincia a fare un legame esplicito tra le persecuzioni e il ruolo economico assegnato agli ebrei dall’inizio del millennio. Il cronista di Strasburgo Fritzsche Closener rileva che il fatto di potersi sbarazzare dei propri debiti espellendo i creditori ebrei rappresenta il veleno che è stato fatale a questa comunità.
Dopo i pogrom legati alla peste, le comunità ebraiche si reinsediano lentamente nelle città di tutta Europa. Le disposizioni discriminatorie della Chiesa sulla segregazione sono però ora applicate con maggior rigore: a Zurigo, le prostitute che offrono i loro servizi agli ebrei sono bandite e le donne che hanno relazioni intime con loro sono umiliate pubblicamente e costrette a indossare un cappello a punta. I cristiani sopresi a ballare e festeggiare con gli ebrei vengono puniti. A Basilea, agli ebrei non è più permesso toccare gli alimenti al mercato. A Ginevra, sono obbligati a vivere in un ghetto che dalla fine del XV secolo devono condividere con le prostitute.
A causa delle espulsioni e dei rimborsi arbitrari dei debiti, il patrimonio di molti creditori ebrei si riduce drasticamente nel corso del XIV secolo. Le regole sono allentate e numerosi concorrenti cristiani si lanciano nell’attività. Gli ebrei sono spinti verso il settore del banco dei pegni, considerato particolarmente riprovevole perché le persone debitrici perdevano case e terreni.

I nobili impoveriti attribuiscono il loro declino economico agli alti tassi di interesse applicati dagli ebrei, anche se questi ultimi rappresentano spesso l’ultima possibilità per procurarsi delle liquidità. La comunità ebraica diventa così il capro espiatorio di un cambiamento strutturale economico, dal potere feudale a un’economia dominata dal commercio urbano.
Il fatto di praticare l’usura diventa il motivo principale delle persecuzioni verso gli ebrei. La popolazione non ha più bisogno di loro. Le città di tutta Europa iniziano a espellere definitivamente le popolazioni ebraiche, anche se un medico o alcune famiglie hanno a volte il diritto di rimanere. Alla fine del XV secolo, gli ebrei sono espulsi dalle città anche in Svizzera. Fuggono verso est o si stabiliscono nelle regioni rurali.
Ma l’assenza degli ebrei non attenua l’odio nei loro confronti. Ogni anno, durante le rappresentazioni della Passione del Cristo, appaiono delle figure diaboliche simboleggianti il popolo ebraico e la leggenda dell’ebreo ossessionato dal denaro e assetato di sangue continua a svilupparsi.

L’antisemitismo non si esaurisce nemmeno con la Riforma: i discorsi ostili di Martin Lutero contro gli ebrei sono visti dagli storici come il punto di congiunzione tra l’odio per gli ebrei del Medioevo e quello dell’epoca moderna.
Gli ebrei sono considerati automaticamente dei malfattori economicamente dannosi e divinamente corrotti. L’odio nei loro confronti diventa folklore e i racconti paranoici sulla popolazione ebraica servono da passe-partout per superare periodi di rottura e fasi di incertezza.
L’antisemitismo moderno trae ispirazione da tutta questa odiosa narrazione sugli ebrei. Durante gli sconvolgimenti radicali provocati dall’industrializzazione nel XIX secolo, gli ebrei diventano ancora una volta il capro espiatorio dei cambiamenti sociali. L’odio per gli ebrei assume una connotazione biologica con lo sviluppo di teorie razziali, che si propagano in modo devastante nel mondo.
Traduzione dal tedesco: Luigi Jorio
Altri sviluppi
Altri sviluppi
Rivolta “antiparassitaria”: attacchi antiebraici contro i centri commerciali svizzeri
Questo contenuto è stato pubblicato al 04 set 2022 Negli anni Trenta, l’antisemitismo contro i grandi magazzini si intensificò e il Consiglio federale proibì lo sviluppo di centri commerciali.Di più Rivolta “antiparassitaria”: attacchi antiebraici contro i centri commerciali svizzeri
Articoli menzionati
Intervista di Carlson a Vladimir Putin (traduzione simultanea in Italiano)
La beffa dell’armistizio di Cassibile e le conseguenze che paghiamo ancora oggi


Per quasi due anni il nostro Paese verrà dilaniato da una guerra civile che si concluderà solo il 25 Aprile 1945 lasciando sul campo mezzo milione di morti e creando una “lacerazione politica” nel popolo italiano i cui effetti nefasti sono giunti sino ai giorni nostri.
Roma – L’8 Settembre 1943 è una data che resterà per sempre marchiata dall’infamia nella storia italiana. Il Gran Consiglio del Fascismo nella notte tra il 24 ed il 25 Lugliodello stesso anno aveva sfiduciato Benito Mussolini inducendo il Re Vittorio Emanuele III a sostituire il Duce con un uomo di sua fiducia, individuato nel Maresciallo Pietro Badoglio .
Pur cadendo il regime fascista l’Italia continuava la guerra al fianco della Germaniama segretamente i nostri diplomatici trattavano la pace con le Forze Alleate e il 3 Settembre veniva siglato l’armistizio a Cassibile, in provincia di Siracusa, che prevedeva però una clausola segreta in base alla quale sarebbe entrato in vigore esclusivamente dopo il suo annuncio pubblico.Il Re ed i suoi ministri in fuga da Roma giungono a Brindisi.
Iniziava così un gioco al rimpiattino tra il Governo italiano che voleva ritardare questo annuncio e il comando alleato che invece voleva rendere noto l’accordo al più presto. Alla fine il generale americano Dwight David Eisenhower rompeva l’impasse e l’8 Settembre di settantasette anni fa, alle 17.30, trasmetteva il proclama in lingua inglese da Radio Algeri, seguito due ore dopo daBadoglio che annunciava la fine delle ostilità agli Italiani parlando dai microfoni dell’EIAR, che poi diventerà Rai.
Ed è in questo momento che assistiamo “alla morte della patria“: le autorità del “Bel Paese” sono completamente impreparate alla fine della guerra. Il nostro esercito in mancanza di ordini precisi si “sfalda” letteralmente abbandonato a sé stesso e le truppe tedesche ancora presenti nella penisola si impadroniscono facilmente di Roma e dell’Italia settentrionale.Benito Mussolini con Pietro Badoglio.
Possiamo ricordare episodi eroici come quello della Divisione Acqui comandata dal generale Gandini che nell’isola di Cefalonia, in Grecia, rifiutava di arrendersi ai Tedeschi e da questi veniva ignobilmente massacrata per salvare il proprio onore e quello dell’Italia. Il Re, invece, fuggiva precipitosamente dalla Capitale con il suo governo in direzione di Brindisi in Puglia dove erano già sbarcati gli Alleati che avevano liberato il territorio dai nazifascisti.
I fatti di 80 anni or sono
L’armistizio di Cassibile (detto anche armistizio corto) fu un atto della seconda guerra mondiale che prevedeva la resa incondizionata delle forze armate italiane alle forze alleate con il conseguente disimpegno italiano dall’Asse[1] e l’inizio di fatto della cobelligeranza tra Italia e Alleati in caso di reazione armata della Germania nazista.[2]Venne firmato il 3 settembre 1943 dai generali Giuseppe Castellano e Walter Bedell Smith e divenne pubblico l’8 settembre del 1943. L’annuncio dell’armistizio ebbe per conseguenza l’invasione dei territori italiani da parte delle forze armate tedesche e l’inizio della Resistenza e della guerra di liberazione italiana contro il nazifascismo.
La stipula ebbe luogo in Sicilia nella frazione siracusana di Cassibile, in contrada Santa Teresa Longarini[3][4][5] e rimase segreta per cinque giorni, nel rispetto di una clausola del patto che prevedeva che esso entrasse in vigore dal momento del suo annuncio pubblico. Il pomeriggio dell’8 settembre 1943 alle ore 17:30 (18:30 per l’Italia)[6], Radio Algeri trasmise il proclama in lingua inglese per bocca del generale statunitense Dwight Eisenhower. Solo alle 19:42 il popolo italiano venne informato della firma grazie al proclama del primo ministro Pietro Badoglio trasmesso dai microfoni dell’EIAR
La caduta del fascismo
Nella prima metà del 1943, in una situazione generale di grave preoccupazione, indotta dall’opinione, sempre più condivisa, che la guerra fosse ormai perduta e che stesse apportando insopportabili e gravissimi danni al Paese, Benito Mussolini, capo del governo, operò una serie di avvicendamenti, che investirono alcuni dei più significativi centri di potere e delle alte cariche dello Stato, rimuovendo, tra l’altro, alcuni personaggi che reputava ostili alla prosecuzione del conflitto accanto alla Germania, o comunque più fedeli al Re che non al regime fascista. Tra gli altri, furono rimossi Giuseppe Volpi, Presidente della Confindustria e membro del Gran Consiglio del Fascismo, Galeazzo Ciano, Ministro degli Esteri e genero del Duce, relegato a servire quale ambasciatore presso la Santa Sede, e il Ministro della Cultura Popolare Alessandro Pavolini, cui fu affidata la direzione del quotidiano “Il Messaggero“.
Secondo alcuni studiosi, fu a seguito di tali sostituzioni, finalizzate a rafforzare il regime in crisi di consenso, se non apertamente ostili al Quirinale (dal quale giungevano da tempo segnali critici occulti nei confronti del governo), che re Vittorio Emanuele III avrebbe rotto gli indugi e cominciato a progettare in via esecutiva un piano che consentisse la destituzione del Duce. Maria Josè di Savoia, moglie del principe ereditario Umberto, già ai primi di settembre del 1942 – un anno prima dell’armistizio dell’8 settembre 1943 – aveva avviato, tramite Guido Gonella, contatti con il Vaticano, nella persona di monsignor Giovanni Battista Montini, auspicando di potersi avvalere della diplomazia pontificia, e quindi dell’Incaricato d’Affari dell’Ambasciata d’Italia presso la Santa Sede, l’ambasciatore Babuscio Rizzo, per fare da tramite e aprire un canale di comunicazione con gli Alleati anglo-americani (in particolare con l’Ambasciatore degli Stati Uniti presso la Santa Sede, Myron C. Taylor) al fine di far uscire l’Italia dalla seconda guerra mondiale.
Per questo fu avvicinato Dino Grandi, uno dei gerarchi più intelligenti e prestigiosi dell’élite di comando, che in gioventù si era evidenziato come il solo vero potenziale antagonista di Mussolini all’interno del Partito Nazionale Fascista, e del quale si aveva motivo di sospettare che avesse di molto rivisto le sue idee sul regime. A Grandi, attraverso garbati e fidati mediatori fra i quali il conte d’Acquarone,Ministro della Real Casa, e lo stesso Pietro Badoglio, si prospettò l’opportunità di avvicendare il dittatore e si convenne che la stagione del fascismo originale, quello della “idea pura” dei Fasci di Combattimento, era finita e il regime si era irrimediabilmente annacquato in un qualunque sistema di gestione del potere, avendo perso ogni speranza di sopravvivere a sé stesso.
Grandi riuscì a coinvolgere nella fronda sia Giuseppe Bottai, altro importantissimo gerarcache sosteneva l’idea originaria e “sociale” del fascismo operando sui campi della cultura, sia Galeazzo Ciano, che oltre che ministro e altissimo gerarca anch’egli, era pure genero del Duce. Con essi diede vita all’Ordine del Giorno che avrebbe presentato alla riunione del Gran Consiglio del Fascismo il 25 luglio 1943 e che conteneva l’invito rivolto al Re a riprendere le redini della situazione politica. Mussolini fu arrestato e sostituito da Badoglio, anziché, come era stato sempre detto a Grandi, da Enrico Caviglia.
La nomina di Badoglio non significava una tregua, sebbene fosse un tassello della manovra sabauda per giungere alla pace. Attraverso un gran numero di espedienti, si cercò un produttivo contatto con le Potenze Alleate, cercando di ricostruire quei passaggi delle trattative (sempre indicate come spontanee e indipendenti) già intessute da Maria José, consorte di Umberto di Savoia, che potevano stavolta meritare l’avallo del Re.
Il generale Castellano fu inviato a Lisbona per incontrare gli inviati alleati, tuttavia, non poté attuare la missione con la speditezza che la drammaticità della situazione esigeva. Castellano, infatti, fu autorizzato a raggiungere il territorio neutrale soltanto in treno, e impiegò tre giorni per raggiungere Madrid e in seguito Lisbona. Castellano non parlava inglese e poté avvalersi come traduttore e assistente del console Franco Montanari (che lo accompagnò in seguito fino a Cassibile). Solo il 19 agosto conferì con i rappresentanti del Comando Alleato. Ripartì il giorno 23, giungendo finalmente a Roma il 27 agosto. La missione era durata quindici giorni. Nel frattempo, per affiancare l’inviato italiano, furono mandati a Lisbona in aereo il generale Rossi e il generale Zanussi, che si presentarono ai rappresentanti alleati appena ripartito Castellano per Roma. Questa scelta generò anche una certa perplessità tra gli Alleati; in particolare il generale Zanussi, già addetto militare a Berlino, non era ben visto dagli Alleati, peraltro confusi dall’invio di delegazioni così ravvicinate e senza coordinamento[8]. L’Ambasciatore britannico Ronald Campbell e i due generali inviati nella capitale portoghese dal generale Dwight David Eisenhower, lo statunitense Walter Bedell Smith e il britannico Kenneth Strong, ricevettero la disponibilità di Roma alla resa.[9]
Accettare la resa (rinunciando a conquistare militarmente l’Italia), divenne dunque la scelta più utile, per la quale spendere molte energie diplomatiche, sia da parte americana sia degli altri alleati.
Il 30 agosto, Badoglio convocò Castellano, rientrato il 27 da Lisbona con qualche prospettiva. Il generale comunicò la richiesta di un incontro in Sicilia, che era già stata conquistata. La proposta fu avanzata dagli Alleati per il tramite dell’Ambasciatore britannico in Vaticano, D’Arcy Osborne che collaborava a stretto contatto con il collega statunitense Myron Charles Taylor. Si è congetturato che la scelta proprio di quel diplomatico non fosse stata casuale, a significare che il Vaticano, già attraverso monsignor Montini ben immerso in trattative diplomatiche per il futuro post-bellico, e sospettato dal Quirinale di aver osteggiato la pace in trattative precedenti, stavolta avallasse, o almeno non intendesse ostacolare, il perseguimento di un simile obiettivo.
La scelta delle condizioni
Badoglio, che era convinto di poter negoziare la resa, quantunque si trattasse in realtà di una richiesta di cessazione delle ostilità, inviò Castellano come ambasciatore presso gli Alleati. Castellano fu incaricato di specificare una condizione: l’intervento alleato nella penisola. Badoglio decise addirittura di chiedere agli Alleati di conoscere quali fossero i loro piani, sebbene il conflitto fosse ancora in corso.
Tra le tante altre condizioni che furono richieste agli Alleati, solo quella di inviare 2.000 unità paracadutate su Roma per la difesa della Capitale fu accolta, anche perché in parte già prevista dai piani alleati (ma sarebbe stata poi snobbata dagli stessi comandi italiani)[10]. Il 31 agosto il generale Castellano giunse a Termini Imerese e fu portato a Cassibile (Siracusa).
Castellano chiese garanzie agli Alleati riguardo alla reazione tedesca contro l’Italia alla notizia della firma dell’armistizio e, in particolare, uno sbarco alleato a nord di Roma precedente all’annuncio; da parte alleata si ribatté che uno sbarco in forze e l’azione di una divisione di paracadutisti sulla capitale (un’altra richiesta su cui Castellano insistette) sarebbero stati in ogni caso contemporanei e non precedenti alla proclamazione dell’armistizio. In serata Castellano rientrò a Roma per riferire.
Il giorno successivo Castellano fu ricevuto da Badoglio; all’incontro parteciparono il Ministro degli Esteri Raffaele Guariglia e i generali Vittorio Ambrosio e Giacomo Carboni. Emersero posizioni non coincidenti: Guariglia e Ambrosio ritenevano che le condizioni alleate dovessero a quel punto essere accettate; Carboni dichiarò invece che il Corpo d’Armatada lui dipendente, schierato a difesa di Roma, non avrebbe potuto difendere la città dai tedeschi per mancanza di munizioni e carburante. Badoglio, che nella riunione non si pronunciò, fu ricevuto nel pomeriggio dal re Vittorio Emanuele, che decise di accettare le condizioni dell’armistizio.
L’arrivo di Castellano a Cassibile e la stipula
Un telegramma di conferma fu inviato agli Alleati; in esso si preannunciava anche l’imminente invio del generale Castellano. Il telegramma fu intercettato dalle forze tedesche in Italia che, già in sospetto di una simile possibile soluzione, presero a mettere sotto pressione, attraverso il comandante della piazza di Roma, Badoglio: questi enfaticamente spese molte volte la propria parola d’onore per smentire[senza fonte] qualsiasi rapporto con gli americani, ma in Germania cominciarono a organizzare delle contromisure.
Il 2 settembre Castellano ripartì per Cassibile, per dichiarare l’accettazione da parte italiana del testo dell’armistizio; non aveva tuttavia con sé alcuna autorizzazione scritta a firmare. Badoglio, che non gradiva che il suo nome fosse in qualche modo legato alla sconfitta[senza fonte], cercava di apparire il meno possibile e non gli aveva fornito deleghe per la firma, auspicando evidentemente che gli Alleati non pretendessero altri impegni scritti oltre al telegramma spedito il giorno precedente.
Castellano sottoscrisse il testo di un telegramma da inviare a Roma, redatto dal generale Bedell Smith, in cui si richiedevano le credenziali del generale, cioè l’autorizzazione a firmare l’armistizio per conto di Badoglio, che non avrebbe più potuto evitare il coinvolgimento del suo nome; si precisò che, senza tale firma, si sarebbe prodotta l’immediata rottura delle trattative. Ciò, naturalmente, perché in assenza di un accredito ufficiale, la firma di Castellano avrebbe impegnato solo lo stesso generale, certo non il governo italiano. Nessuna risposta pervenne tuttavia da Roma. Al che, nella prima mattinata del 3 settembre, per sollecitare la delega, Castellano inviò un secondo telegramma a Badoglio, che questa volta rispose quasi subito con un radiogramma in cui chiariva che il testo del telegramma del 1º settembre era già un’implicita accettazione delle condizioni di armistizio poste dagli Alleati.
Ma di fatto continuava comunque a mancare una delega a firmare e si dovette attendere un ulteriore telegramma di Badoglio, pervenuto solo alle 16:30: oltre all’esplicita autorizzazione a firmare l’armistizio per conto di Badoglio, il telegramma informava che la dichiarazione di autorizzazione era stata depositata presso l’ambasciatore britannico in Vaticano D’Arcy Osborne. A quel punto si procedette alla firma del testo dell’armistizio ‘breve’.
L’operazione ebbe inizio intorno alle 17. Apposero la loro firma Castellano, a nome di Badoglio, e Walter Bedell Smith (futuro direttore della CIA) a nome di Eisenhower. Alle 17:30 il testo risultava firmato. Fu allora bloccata in extremis dal generale Eisenhower la partenza di cinquecento aerei già in procinto di decollare per una missione di bombardamento su Roma, minaccia che aveva corroborato lo sveltimento dei dubbi di Badoglio e che probabilmente sarebbe stata attuata se la firma fosse saltata.
Harold Macmillan, il Ministro britannico distaccato presso il Quartier Generale di Eisenhower, informò subito Churchill che l’armistizio era stato firmato “[…] senza emendamenti di alcun genere”.
A Castellano furono solo allora sottoposte le clausole contenute nel testo dell’armistizio ‘lungo’, già presentate invece a suo tempo dall’ambasciatore Campbell al generale Giacomo Zanussi, anch’egli presente a Cassibile già dal 31 agosto, che tuttavia, per ragioni non chiare, aveva omesso di informarne il collega. Bedell Smith sottolineò che le clausole aggiuntive contenute nel testo dell’armistizio “lungo” avevano tuttavia un valore dipendente dalla effettiva collaborazione italiana alla guerra contro i tedeschi.
Nel pomeriggio dello stesso 3 settembre Badoglio si riunì con i Ministri della Marina, De Courten, dell’Aeronautica, Sandalli, della Guerra, Sorice, presenti il generale Ambrosio e il Ministro della Real Casa Acquarone: non fece cenno alla firma dell’armistizio, riferendosi semplicemente a trattative in corso.
Fornì invece indicazioni sulle operazioni previste dagli Alleati; in particolare, nel corso di tale riunione, avrebbe fatto cenno allo sbarco in Calabria, a uno sbarco di ben maggiore rilievo atteso nei pressi di Napoli e all’azione di una divisione di paracadutisti alleati a Roma, che sarebbe stata supportata dalle divisioni italiane in città perché ormai l’Italia avrebbe agevolato gli alleati.
Intanto Hitler, il 7 settembre, aveva chiesto al suo comando di formalizzare in un ultimatum le pressanti richieste che i comandi militari tedeschi facevano al comando supremo italiano.[11] Le richieste comprendevano la libertà di movimento delle truppe tedesche in ogni parte del territorio italiano, in particolare le installazioni della Marina militare. Con insistenza, i tedeschi avevano chiesto più volte di stabilire quartiere alla Spezia, per difendere il locale grande Arsenale della Marina, sede della Flotta Navale da Battaglia e base delle principali navi della Marina: da questo porto, la notte fra l’8 e il 9 settembre, uscirà la Flotta per andare a consegnarsi agli Alleati in ottemperanza delle condizioni d’armistizio, inclusa la “Roma”, poi affondata al largo dell’Asinara dall’aviazione tedesca, il ritiro delle truppe italiane dalle zone di confine con il Reich, la sottomissione di tutte le truppe italiane presenti nella Valle del Po alle direttive del Heeresgruppe B, creazione di un grande contingente di truppe italiane per la difesa dell’Italia del Sud dall’invasione alleata e modifica della catena di comando in favore di un controllo tedesco delle forze armate italiane. L’ultimatum doveva essere firmato da Hitler il 9 settembre, ma l’annuncio dell’armistizio lo rese inutile.[11]
Gli eventi correlati e la divulgazione
Nelle prime ore del mattino del 3 settembre, dopo un bombardamento aeronavale alleato delle coste calabresi, ebbe inizio fra Villa San Giovanni e Reggio Calabria lo sbarco di soldati della 1ª Divisione canadese e di reparti britannici; si trattò di un imponente diversivo per concentrare l’attenzione dei tedeschi molto a sud di Salerno, dove avrebbe avuto invece luogo lo sbarco principale.
Due americani, il generale di brigata Maxwell D. Taylor e il colonnello William T. Gardiner, furono inviati in segreto a Roma per verificare le reali intenzioni degli italiani e la loro effettiva capacità di supporto per i paracadutisti americani. La sera del 7 settembre incontrarono il generale Giacomo Carboni, responsabile delle forze a difesa di Roma. Carboni manifestò l’impossibilità delle forze italiane di appoggiare i paracadutisti americani e la necessità di rinviare l’annuncio dell’armistizio. Gli americani chiesero di vedere Badoglio, il quale confermò l’impossibilità di un immediato armistizio. Eisenhower, avvisato dei fatti, fece annullare l’azione dei paracadutisti, che avevano già parzialmente preso il decollo dalla Sicilia, e decise di rendere pubblico l’armistizio. Alle 18:30 dell’8 settembre gli Alleati annunciarono l’armistizio dai microfoni di Radio Algeri[12]. Alle 18:45 un bollettino della Reuters raggiunge Vittorio Emanuele e Badoglio al Quirinale; il Re decise di confermare l’annuncio degli americani.[13]
L’armistizio fu reso pubblico alle 19:45 dell’8 settembre dai microfoni dell’EIAR che interruppero le trasmissioni per trasmettere l’annuncio (precedentemente registrato) della voce di Badoglio che annunciava l’armistizio alla nazione.
Le conseguenze


Lo stesso argomento in dettaglio: Internati Militari Italiani e Trasferimento di Vittorio Emanuele III.
L’annuncio dell’armistizio da parte degli alleati colse del tutto impreparate e lasciò quasi prive di direttive le forze armate italiane che si trovavano impegnate in compiti di occupazione all’estero, e quelle addette alla protezione del territorio metropolitano: non vi erano ordini né piani, né ve ne sarebbero stati nei giorni a seguire.
Il mattino successivo, di fronte alle prime notizie di un’avanzata di truppe tedesche dalla costa tirrenica verso Roma, il re, la regina, il principe ereditario, Badoglio, due ministri del Governo e alcuni generali dello stato maggiore furono trasferiti nel Sud Italia per mettersi in salvo dal pericolo di una cattura da parte tedesca e per rappresentare ancora il Regno d’Italia in una zona non occupata né dai tedeschi né dagli Alleati. Brindisi divenne per qualche mese la sede degli enti istituzionali. Il progetto iniziale era stato quello di trasferire con il re anche gli stati maggiori al completo delle tre forze armate, ma solo pochi ufficiali raggiunsero Brindisi.
Tristemente noto è l’episodio dell’imbarco nel porto di Ortona: poiché non c’era posto per tutti i componenti del numeroso seguito, molti di loro, pur essendo alti ufficiali delle Forze Armate, si gettarono inutilmente all’assalto della piccola corvetta Baionetta, e una volta respinti a terra, colti dal panico, vestirono abiti borghesi e, abbandonando bagagli e uniformi per terra nel porto, si diedero alla macchia[14].
Così, mentre avveniva il totale sbandamento delle forze armate, le armate tedesche della Wehrmacht e delle SS presenti in tutta la penisola poterono far scattare l’Operazione Achse (secondo i piani già predisposti sin dal 25 luglio dopo la destituzione di Mussolini) occupando tutti i centri nevralgici del territorio nell’Italia settentrionale e centrale, fino a Roma, sbaragliando quasi ovunque l’esercito italiano: la maggior parte delle truppe fu fatta prigioniera e venne mandata nei campi di internamento in Germania, mentre il resto andava allo sbando e tentava di rientrare al proprio domicilio. Di questi ultimi, chi per motivi ideologici o per opportunità si diede alla macchia andò a costituire i primi nuclei del movimento partigiano della resistenza italiana.

Nonostante alcuni straordinari episodi di valore in patria e su fronti esteri da parte del regio esercito italiano (tra i più celebri si ricordano quelli che si conclusero con l’eccidio di Cefalonia e con l’eccidio di Coo, avvenuto dopo la battaglia di Coo), quasi tutta la penisola cadde sotto la pronta occupazione tedesca e l’esercito venne disarmato, mentre l’intera impalcatura dello Stato cadde in sfacelo. Le Forze Armate italiane riuscirono a sconfiggere e mettere in fuga il nemico tedesco solo a Bari, grazie al deciso e fermo atteggiamento del generale Nicola Bellomo, in Sardegna e in Corsica (che era stata occupata dall’Italia). A Napoli, invece, fu la popolazione a mettere in fuga le truppe nazifasciste dopo una battaglia durata quattro giorni (episodio che sarebbe poi passato alla storia come le cosiddette quattro giornate di Napoli). Una questione a parte si originò circa la mancata difesa di Roma, che poté essere espugnata dai tedeschi malgrado la ferma opposizione fra gli altri reparti militari italiani, di alcuni reggimenti dell’Arma di Cavalleria del Regio Esercito come “Genova Cavalleria” (4°) “Lancieri di Montebello” (8°), “Lancieri di Vittorio Emanuele II°” (10°), questi ultimi due montati anche su semoventi da 75/18 su scafo M42.
La Regia Marina, che era ancorata nei porti da circa un anno per penuria di carburante, dovette consegnarsi nelle mani degli Alleati a Malta come prescritto nelle condizioni di armistizio. Successivamente, dopo la consegna, le navi maggiori furono internate nei Laghi Amari mentre il naviglio minore si unì alle flotte alleate per combattere contro il nuovo nemico. In seguito buona parte della flotta, in ottemperanza del trattato di Parigi del 1947, venne ceduta alle potenze vincitrici o demolita.
La sera dell’8 settembre, quando il ministro della Marina De Courten annunciò alle basi di La Spezia e di Taranto l’armistizio e l’ordine del re di salpare con tutte le navi per Malta, tra gli equipaggi si rischiò la rivolta e in quelle concitate ore c’era chi proponeva di lanciarsi in un ultimo disperato combattimento, chi di autoaffondarsi. Il contrammiraglio Giovanni Galati, comandante del gruppo di incrociatori leggeri Luigi Cadorna, Pompeo Magno e Scipione Africano, rifiutò la resa e dichiarò che non avrebbe mai consegnato le navi ai britannici a Malta, mostrando l’intenzione di salpare per il Nord, o per cercare un’ultima battaglia, o per autoaffondare le navi. L’ammiraglio Brivonesi, suo superiore, dopo aver tentato invano di convincerlo a obbediire agli ordini del Re, al quale aveva prestato giuramento, lo fece mettere agli arresti in fortezza[15], insieme con Galati furono sbarcati il capitano di vascello Baslini e il tenente di vascello Adorni, che si erano rifiutati di consegnare agli alleati le navi al loro comando.[16]
De Courten nel pomeriggio telefonò a La Spezia all’ammiraglio Bergamini, ammettendo che l’armistizio era ormai imminente[17]; dovendo però andare al Quirinale, lasciò al suo vice, ammiraglio Sansonetti, ex compagno di corso di Bergamini, il compito di convincerlo. Bergamini, con riluttanza, accettò formalmente gli ordini lasciando gli ormeggi, ma De Courten nascose la clausola del disarmo che pure era tra le condizioni dell’armistizio così come alcune clausole del Promemoria Dick,[18]allegato all’armistizio.
Tale documento prevedeva, fra l’altro, di innalzare un pennello nero o blu scuro sull’albero di maestra e di porre in coperta grandi dischi neri[17]; questi segnali saranno innalzati dall’ammiraglio Oliva solo alle ore 7 del 10 settembre dopo comunicazione della Supermarina,[17] mentre Bergamini innalzò il gran pavese navigando verso Malta, la sua navigazione si concluse il pomeriggio del giorno seguente, quando la Roma venne sventrata da una bomba teleguidata Fritz-Xlanciata da un Dornier Do 217 tedesco.

Il naviglio della Regia Marina perso a causa dell’armistizio, sia per autoaffondamento sia per cattura da parte dei tedeschi fu di 294 363 tonnellate per 392 unità già operative, e di 505 343 tonnellate per 591 unità se si aggiungono le unità in costruzione, questo dislocamento rappresentava il 70% del dislocamento di tutte le navi della Regia Marina all’inizio della guerra, ed era nettamente superiore al dislocamento del naviglio perso nei precedenti 39 mesi di guerra (334 757 tonnellate).[19]
Gli aviatori italiani rimasti fedeli al governo Badoglio, continuarono a far parte della Regia Aeronautica: alcuni reparti della stessa infatti si rischieravano o erano già presenti da prima dell’armistizio, per lo più nelle basi salentine di Galatina, Leverano, Brindisi, Grottaglie, Manduria ancora non raggiunte degli anglo-americani e lasciate dai tedeschi in ritirata.
Fonte :Wikipedia – Il giornale popolare
Il sottovalutato potere delle parole nell’ideologia dominante

La parola è un potente signore, che col più piccolo e impercettibile dei corpi riesce a compiere le imprese più divine”. Così scriveva il filosofo greco Gorgia nell’opera Encomio di Elena del VI secolo a.C.: la parola – il logos – ha, infatti, il potere non solo di persuadere e formare le opinioni, ma anche di plasmare i contenuti della mente e il pensiero stesso, riuscendo a confondere abilmente il vero e il falso. Per questo, essa è strumento tanto potente quanto pericoloso. La concezione del logos proprio dei sofisti e dei retori – antesignani del nichilismo moderno – nega ogni realtà all’essere e, dunque, alla verità elevando la parola ad unica creatrice di senso e promuovendo la completa autonomia del linguaggio: quest’ultimo dunque, è completamente scollegato dalle cose e viene elevato a massimo strumento di persuasione che, nell’epoca attuale, si è trasformata in potente mezzo di manipolazione grazie
alla diffusione dei mezzi di comunicazione di massa controllati dalle élite politiche ed economiche della struttura sociopolitica capitalista: l’informazione, infatti, è in larga parte la cassa di risonanza degli interessi e delle posizioni ideologiche e geopolitiche della classe dominante ed è utilizzata per la creazione del consenso. Secondo Noam Chomsky, il compito dei mass media è quello di inculcare negli individui valori, credenze e codici di comportamento atti a integrarli nelle strutture istituzionali della società di cui fanno parte. […] per conseguire questo obiettivo occorre una propaganda sistematica. A tal fine il potere della parola è imprescindibile, in quanto attraverso essa è possibile non solo veicolare precisi contenuti, ma anche instillare sentimenti di diversa natura – dalla paura al senso di colpa – facendo leva sull’emotività e sul conformismo delle masse. Dall’apparato mediatico vengono quindi usate e ripetute precise parole atte a inculcare determinati comportamenti o a demonizzarne altri, come resilienza, terrorismo, negazionismo, riscaldamento globale antropico, populismo, ultradestra, ideologia, solo per citarne alcune: ognuna di esse ha un preciso scopo ed è in grado plasmare la percezione, l’opinione e i comportamenti dell’opinione pubblica rispetto alle tematiche principali dell’agenda del globalismo liberale.
L’uso della parola come pharmakon
L’uso strumentale delle parole è l’esito indiretto e inconsapevole di una concezione secondo cui il linguaggio sarebbe scollato dall’ordine delle cose e dall’essere, costituendosi così come sfera autarchica, indipendente dalla conoscenza e dai concetti di vero e falso: è per questo che i sofisti intendevano la parola come pharmacon che in greco ha il doppio significato di medicina e di veleno. La parola senza aderenza alla realtà, infatti, diventa un mero strumento di persuasione che può, allo stesso tempo, curare e alleviare l’animo di chi ascolta, ma anche manipolare, ingannare e ipnotizzare l’ascoltatore. Attraverso la parola non è solo possibile infondere concetti, opinioni o comportamenti nella mente degli uditori, ma anche forgiare una vera e propria realtà fittizia o sovvertire l’identità culturale di un popolo: è quello che Gorgia dimostra in due opere che sono L’encomio di Elena e La difesa di Palamede. Nella prima, il sofista ribalta l’identità culturale greca, mettendone in discussione i fondamenti contenuti nell’Iliade, affermando che Elena – moglie di Menelao rapita da Paride, figlio del re troiano Priamo – è incolpevole: qualcosa di sconcertante nella cultura antica. È la dimostrazione che la parola può fare credere qualunque cosa, buona o malvagia, vera o falsa e questo perché non ci sarebbe ragione al di là del logos. È il logos che determina la realtà delle cose, non la realtà in sé. Si tratta di un approccio insidioso in quanto non solo nega qualunque verità spianando la strada al falso e all’inganno, ma sfocia direttamente nel nichilismo che nell’età moderna si realizza al massimo grado con il pensiero di Friedrich Nietzsche.
Similmente, un approccio che nega il legame reale tra cose e parole è quello del nominalismo che prevale in tutta l’età moderna e secondo cui i termini non esprimono l’essenza delle cose, ma sono soltanto dei segni convenzionali arbitrari attribuiti dall’uomo agli oggetti, e gli universali – ossia i concetti astratti rappresentati da generi e specie – non sono res (cose reali), ma sono solo nomi o flatus vocis, mere emissioni di suono. Di conseguenza, se non è possibile conoscere l’essenza delle cose e allo stesso tempo si possono combinare i nomi arbitrariamente perché non radicati nelle res, non è più possibile stabilire alcuna verità intesa come corrispondenza tra idee, nomi e cose: il primo effetto di questa impostazione è che la parola non è più specchio del reale – secondo la concezione della scolastica medievale – ma plasma essa stessa la realtà.
Nietzsche e il linguaggio come metafora

Tutta questa impostazione, che contempla la perfetta conformità tra il pensiero umano, la realtà creata e il piano metafisico, viene frantumata con il dissolvimento del legame tra parole e cose prima e con la diretta negazione del primato e dell’esistenza del piano metafisico, dopo. In questo modo, il linguaggio non riflette più la realtà, ma diventa mero strumento convenzionale per comunicare qualcosa di cui però non si ha reale conoscenza perché l’essenza delle cose diventa inattingibile. Uno dei maggiori sostenitori di questa prospettiva è il filosofo tedesco Friedrich Nietzsche, la cui attenzione per il linguaggio nel suo sistema di pensiero è grandissima: in estrema sintesi il pensiero nietzschiano è un pensiero antimetafisico, caratterizzato da un’antropologia negativa, in cui la verità viene considerata inconoscibile e qualcosa a cui comunque gli uomini non sono interessati, in quanto il loro obiettivo è l’autoconservazione e il linguaggio non potrà far altro che portare il calco di tutto questo. Esso, dunque, non esprime la verità, ma si limita a costruire metafore. Il filosofo si interroga apertamente sul linguaggio e la parola nel saggio Su verità e menzogna in senso extramorale: “Come stanno le cose rispetto alle suddette convenzioni del linguaggio? Sono forse prodotti della conoscenza, del senso della verità, forse che le designazioni e le cose si sovrappongono? Il linguaggio è dunque l’espressione adeguata di tutte le realtà?”. “Che cos’è la parola? Il riflesso in suoni di uno stimolo nervoso”. Questo stimolo è traferito anzitutto in un’immagine: prima metafora. L’immagine è poi plasmata in un suono: seconda metafora. La parola, dunque, non esprime la verità, perché quest’ultima è inconoscibile, ma esprime una verità arbitraria costruita dagli uomini. Allo stesso tempo, la parola così intesa porta con sé sempre un certo grado di finzione perché non può mai cogliere la cosa come realmente è.
La parola per plasmare l’opinione
La parola viene così ridotta a strumento di persuasione che produce, a sua volta, l’opinione (in greco doxa): la doxa è una forma di conoscenza mutevole e incerta in quanto è legata all’ambito del divenire, ossia al mondo sensibile, che per sua stessa natura non è pienamente conoscibile in quanto costantemente mutevole. L’uso persuasivo del linguaggio – in grado di produrre solo un’opinione massificata – caratterizza anche e soprattutto il mondo mediatico, in quanto scopo dei media non è tanto informare, bensì creare il consenso, ossia persuadere. Creare il consenso significa non solo controllare il pensiero, ma produrlo e in questo la parola – intesa come pharmakon – ha un ruolo essenziale.
Per fare degli esempi concreti, negli ultimi anni, si sono affermati termini come resilienza, che indica la capacità di un corpo di resistere agli urti senza rompersi. Questo concetto – proprio dell’ambito materiale – viene traslato nell’ambito umano, riducendo l’uomo a oggetto, e contiene in sé un preciso diktat comportamentale: quello di subire i cambiamenti e le crisi ricorrenti del sistema capitalista in modo impassibile, senza rompersi né tantomeno puntando a rompere il meccanismo, ma adattandosi a convivere con esso. Il che significa non solo senza lamentarsi e senza ribellarsi, ma soprattutto senza pensare, ossia senza mettere in discussione ciò che accade indagandone le cause. Il resiliente è, dunque, colui che subisce passivamente. Il concetto di resilienza, a sua volta, è piuttosto vicino a quello di adattamento di matrice darwinista: sopravvive chi si adatta, ossia chi si adegua all’ordine dominante. Non a caso, il darwinismo nasce in concomitanza con la rivoluzione industriale e il liberismo anglosassoni dei quali pretende di costituire il fondamento scientifico.
Allo stesso modo, il termine antropico riferito ai cambiamenti climatici ha la funzione di colpevolizzare genericamente l’uomo. In una logica che accomuna senza alcun senso logico la ristretta élite che si muove con jet privati, la maggioranza dei cittadini comuni nonché gli indigeni o i popoli del sud globale che subiscono i danni ecologici senza contribuire a crearli. Si tratta di uno spostamento di significato, di un artificio che, incolpando genericamente tutti gli uomini, finisce per non incolpare realmente nessuno. Il risultato è quello di omettere le reali cause delle emissioni: ovvero il sistema di produzione che guida il mondo Occidentale e quella ristretta cerchia che dispone della maggioranza delle ricchezze del Pianeta che inquina più di tutta la popolazione mondiale.
Anche il termine populismo, che sottende un implicito disprezzo verso le classi popolari, è teso a veicolare un preciso concetto, plasmando il pensiero delle masse: quello per cui il popolo – privo degli strumenti adeguati per prendere decisioni – deve affidarsi al governo degli esperti, promuovendo così indirettamente una precisa forma di governo, quella tecnocratica, che si attaglia perfettamente al dominio della tecnoscienza dell’era contemporanea e che si fa beffe della tanto ostentata democrazia rispetto alla quale è in assoluta contraddizione.
La parola, dunque, non è tanto un riflesso del reale, ma di un’agenda politico-ideologica determinata, che viene instillata gradualmente e impercepibilmente nelle menti senza alcun tipo di coercizione. Abbandonato il Logos inteso come principio metafisico razionale, l’unico in grado di garantire l’aderenza e la specularità del linguaggio al reale, non resta che l’opinione standardizzata e acritica, base imprescindibile del consenso nei sistemi liberal-democratici.
[di Giorgia Audiello]
